Mở đầu
Khi xây dựng chương trình kiểm soát phơi nhiễm sinh học (biological exposure control program) tại cơ sở y tế, một trong những bước đầu tiên — và thường bị bỏ qua — là phân loại đúng các đường phơi nhiễm. Không phải vì lý thuyết, mà vì mỗi đường phơi nhiễm đòi hỏi biện pháp kiểm soát khác nhau, ngưỡng nguy cơ khác nhau, và quyết định lâm sàng sau phơi nhiễm khác nhau.
Thực tế phổ biến tại nhiều CSYT: quy trình xử lý sau phơi nhiễm chỉ mô tả một kịch bản duy nhất là "bị kim tiêm đâm" — bỏ qua các tình huống máu bắn vào mắt, tiếp xúc qua da viêm, hoặc aerosol trong thủ thuật nội soi. Khoảng trống này tạo ra rủi ro thực sự trong vận hành.
Phân loại đường phơi nhiễm sinh học theo OSHA
OSHA 29 CFR 1910.1030(b) định nghĩa phơi nhiễm nghề nghiệp (occupational exposure) là tiếp xúc có thể lý giải được với máu hoặc các vật liệu có khả năng lây nhiễm (other potentially infectious materials — OPIM) phát sinh từ quá trình thực hiện công việc. Từ đó, phơi nhiễm sinh học tại CSYT được phân thành 4 đường chính:
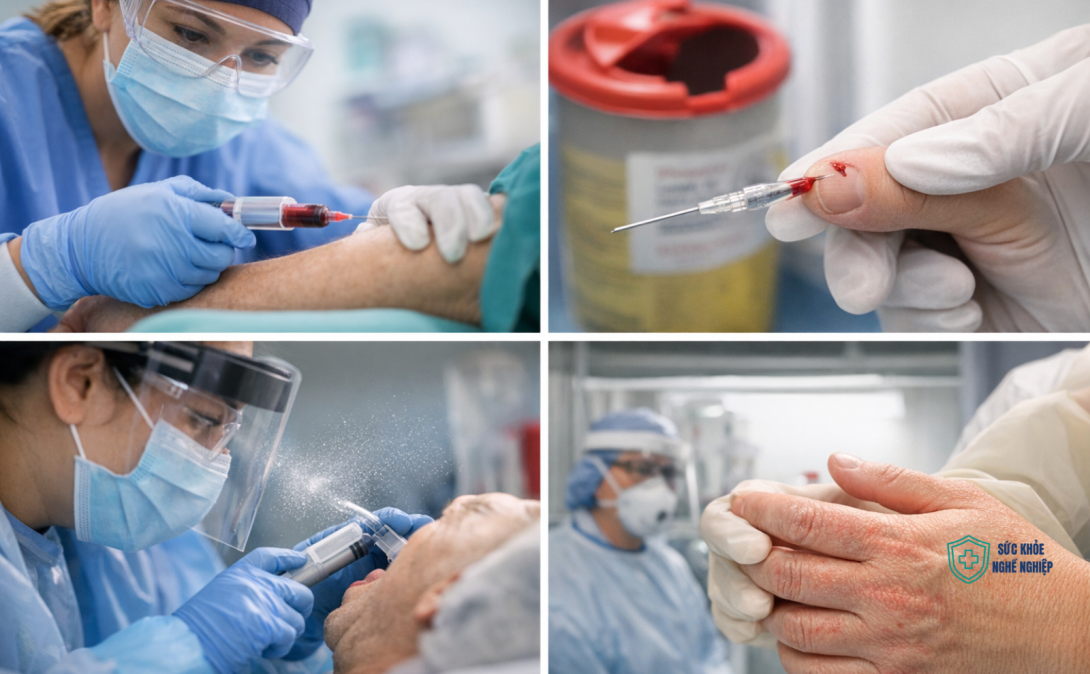
Đường 1: Phơi nhiễm qua da xuyên thấu (Percutaneous Exposure)
Định nghĩa và cơ chế
Xảy ra khi vật sắc nhọn hoặc nhọn đâm xuyên qua lớp da nguyên vẹn, tiếp xúc trực tiếp máu hoặc OPIM vào mô dưới da. Đây là đường phơi nhiễm được nghiên cứu nhiều nhất và có dữ liệu nguy cơ định lượng rõ ràng nhất.
Các tình huống điển hình:
- Kim tiêm đâm trong quá trình lấy máu, tiêm thuốc, đặt catheter
- Lưỡi dao mổ cắt vào tay phẫu thuật viên
- Dây thép khâu phẫu thuật đâm vào ngón tay
- Mảnh thủy tinh từ ống nghiệm vỡ
- Kim khâu trong các thủ thuật xâm lấn
Nguy cơ lây truyền
Nguồn: CDC Updated PEP Guidelines 2025
Yếu tố làm tăng nguy cơ đáng kể
- Kim có lòng rỗng (hollow-bore needle) so với kim khâu đặc: nguy cơ cao hơn vì chứa lượng máu lớn hơn
- Vết thương sâu so với trầy xước nông
- Nguồn có tải lượng virus cao (viral load cao, bệnh nhân AIDS giai đoạn cuối hoặc HBV HBeAg+)
- Thao tác hai tay đậy nắp kim (recapping) — được OSHA và NIOSH xác định là nguyên nhân hàng đầu của tai nạn kim tiêm có thể phòng tránh
Nhóm nghề nghiệp nguy cơ cao nhất
Điều dưỡng lấy máu và tiêm truyền, bác sĩ phẫu thuật và phụ mổ, kỹ thuật viên phòng mổ, nhân viên thu gom chất thải y tế.
Đường 2: Phơi nhiễm qua niêm mạc (Mucosal Exposure)
Định nghĩa và cơ chế
Xảy ra khi máu hoặc OPIM tiếp xúc trực tiếp với bề mặt niêm mạc — mắt, mũi, miệng — thường qua cơ chế bắn tóe (splash) hoặc phun (spray).
Các tình huống điển hình:
- Máu bắn vào mắt trong phẫu thuật hoặc thủ thuật
- Dịch đường thở phun vào mặt khi đặt nội khí quản không đủ PPE
- Dịch ối hoặc máu bắn vào mặt trong đỡ đẻ
- Máu, dịch tiêu hóa bắn khi xử lý mẫu hoặc tháo dây truyền
Nguy cơ lây truyền
Nguy cơ lây truyền HIV qua mucosal exposure ước tính khoảng 0,09% mỗi lần phơi nhiễm — thấp hơn percutaneous nhưng không thể bỏ qua, đặc biệt khi phơi nhiễm xảy ra nhiều lần.
Điểm quan trọng cần lưu ý: mucosal exposure thường không được nhận ra ngay. Nhân viên tập trung vào thủ thuật, không để ý máu bắn vào mắt hoặc miệng — dẫn đến không báo cáo và mất cơ hội đánh giá PEP trong thời gian tối ưu.
Biện pháp kiểm soát ưu tiên
Kính bảo hộ (safety goggles) hoặc face shield khi thực hiện thủ thuật có nguy cơ bắn tóe — không phải tùy chọn mà là yêu cầu bắt buộc theo OSHA 1910.1030(d)(3)(ii).
Đường 3: Phơi nhiễm qua da không nguyên vẹn (Non-Intact Skin Exposure)
Định nghĩa và cơ chế
Xảy ra khi máu hoặc OPIM tiếp xúc với vùng da đã có tổn thương từ trước: vết trầy xước, vết thương hở nhỏ, vùng da bị viêm, chàm, hoặc bong tróc.
Đây là đường phơi nhiễm đặc biệt cần lưu ý tại CSYT vì viêm da tay tiếp xúc (contact dermatitis) — do rửa tay thường xuyên với xà phòng và dung dịch sát khuẩn — là bệnh nghề nghiệp phổ biến ở điều dưỡng và nhân viên y tế. Da tay bị viêm, nứt, bong tróc tạo điều kiện cho non-intact skin exposure diễn ra liên tục mà không được nhận diện.
So sánh với percutaneous exposure
Hệ quả thực tế
Nhân viên có viêm da tay mãn tính cần được đánh giá riêng trong chương trình kiểm soát phơi nhiễm — đây vừa là bệnh nghề nghiệp cần điều trị, vừa là yếu tố nguy cơ làm tăng khả năng phơi nhiễm sinh học.
Đường 4: Phơi nhiễm qua đường hô hấp (Airborne/Respiratory Exposure)
Định nghĩa và cơ chế
Xảy ra khi nhân viên hít phải hạt khí dung (aerosol) hoặc hạt nhỏ lơ lửng (droplet nuclei) chứa tác nhân sinh học. Đây là đường lây truyền chính của một số tác nhân quan trọng tại CSYT, khác về bản chất so với 3 đường trên.
Cần phân biệt hai cơ chế:
Lưu ý quan trọng với mầm bệnh lây qua máu
HIV, HBV, HCV không lây qua đường hô hấp trong điều kiện tiếp xúc thông thường. Tuy nhiên, một số thủ thuật tạo aerosol chứa máu (aerosol-generating procedures — AGP) như nội soi, hút đàm áp lực cao, đặt nội khí quản tạo ra hạt nhỏ có thể chứa virus — đây là cơ chế cần biện pháp bảo hộ bổ sung ngoài standard precautions thông thường.
Nhóm nguy cơ đặc thù
- Nhân viên khoa lao, phòng khám lao: nguy cơ MTb
- Nhân viên cấp cứu, ICU, phòng mổ: nguy cơ airborne trong AGP
- Nhân viên chưa có miễn dịch với sởi, thủy đậu làm việc tại khoa nhi hoặc bệnh phòng có ca bệnh
Bảng tổng hợp 4 đường phơi nhiễm
Phân biệt phơi nhiễm sinh học với các sự kiện không phải phơi nhiễm
Không phải mọi tiếp xúc với bệnh nhân đều là phơi nhiễm sinh học nghề nghiệp theo nghĩa pháp lý và lâm sàng. Một số tình huống thường gây nhầm lẫn:
Kết luận
Phân loại đúng đường phơi nhiễm là tiền đề để:
- Thiết kế biện pháp kiểm soát phù hợp — không thể dùng cùng một PPE hay quy trình cho percutaneous và airborne exposure
- Ra quyết định PEP chính xác — chỉ định PEP HIV khác nhau tùy đường phơi nhiễm và tác nhân nghi ngờ
- Xây dựng hệ thống báo cáo đầy đủ — nếu biểu mẫu báo cáo chỉ có ô "kim tiêm đâm", các phơi nhiễm khác sẽ không được ghi nhận
Trong thực tế, mucosal và non-intact skin exposure là hai đường thường bị bỏ sót nhất trong hệ thống quản lý tại CSYT Việt Nam — đây là khoảng trống cần ưu tiên xử lý khi rà soát chương trình kiểm soát phơi nhiễm.
- Đăng nhập để gửi ý kiến